ניוון רשתית מקולרי AMD – מידע וטיפול
ניוון רשתית מקולרי גילי (באנגלית AMD, קיצור של Age related Macular Degeneration), הינו הסיבה השכיחה ביותר בעולם המערבי לאבדן ראייה חמור אצל אנשים מעל גיל 50. מחלת ניוון הרשתית מופיעה בשתי צורות: ניוון רשתית מקולרי יבש, צורה שכיחה שבדרך כלל אינה גורמת להפרעה משמעותית בראיה, וניוון רשתית מקולרי רטוב, הצורה המסוכנת יותר שעלולה לגרום לפגיעה משמעותית בראיה במידה ואינה מטופלת בזמן. במרבית המקרים ניוון הרשתית המקולרי פוגע בשתי העיניים, אך לעיתים קרובות חומרת הפגיעה שונה בכל אחת מהעיניים. (המחלה נקראת גם ניוון מקולרי גילי, או ניוון מרכז הראיה של הגיל המתקדם).
ניוון רשתית מקולרי יבש
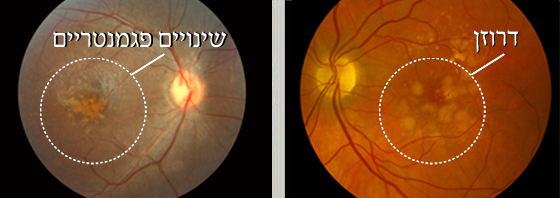
ניוון רשתית מקולרי יבש היא תופעה נפוצה ששכיחותה עולה עם העלייה בגיל. בגיל 75 כ 30% מהאוכלוסייה סובלים מדרגות שונות של מחלה זו, אך במרבית המקרים, לניוון רשתית מקולרי יבש השפעה קלה על תפקודי הראייה. הביטוי השכיח לניוון מקולרי יבש הוא הדרוזן (צילום 1א). הדרוזן נוצר מהצטברות תוצרי לוואי הנאגרים מתחת לתאי הרשתית. בנוסף לדרוזן, עלולים להופיע שינויים ניווניים בשכבות העמוקות המצויות מתחת לשכבת הרשתית. שינויים אלה מתוארים במונחים שונים כגון: שינויים אטרופיים, שינויי פיגמנט (צילום 1א) , ושינויי RPE (השכבה המצויה מתחת לשכבת הרשתית קרויה באנגלית retinal pigment epithelium – RPE ). אצל חלק קטן מהחולים שסובלים מהשלב היבש של ניוון הרשתית, עלול להתפתח ניוון רשתית מקולרי רטוב, היותר מסוכן.
 ניוון רשתית יבש – דרוזן |
|
| צילום 1א: דרוזן גדולים במרכז הראיה מוקפים בעיגול | צילום 1ב: שינויים פיגמנטריים סמוך למרכז הראיה מוקפים בעיגול |
ניוון רשתית מקולרי יבש מסוג אטרופיה גיאוגרפית:
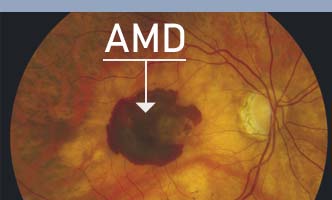
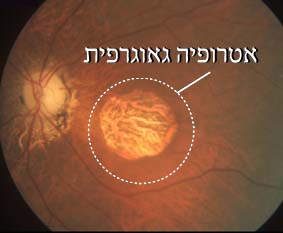
בנוסף לניוון רשתית מקולרי יבש “רגיל”, קיימת תת-צורה נוספת הקרויה אטרופיה גיאוגרפית (geographic atrophy ) . תת צורה זו נדירה יחסית (צילום 2) ובדרך כלל היא גורמת להפרעה משמעותית בראייה, יותר מאשר ניוון רשתית מקולרי “רגיל”. במצב של אטרופיה גאוגרפית חל ניוון אחיד ויותר קשה של השכבה העמוקה המזינה את הרשתית (RPE) ובתאי הרשתית שמעליה חל הרס הדרגתי. לעתים קרובות הסובלים ממחלה זו חווים ירידה מתמשכת ומתקדמת בראייה, שתוך שנים ספורות הופכת למצב של אובדן הראייה המרכזית.
ניוון רשתית יבש – אטרופיה גיאוגרפית
צילום 2: אזור אטרופיה גיאוגרפית במרכז הראייה מוקף בעיגול
ניוון רשתית מקולרי רטוב
ניוון רשתית מקולרי רטוב הוא שלב מתקדם יותר של מחלת ניוון הרשתית -AMD (באנגלית exudative AMD או CNV- choroidal neovascularisation ). צורה זו מופיעה אומנם רק אצל 20%-10% מהחולים, אבל פגיעתה קשה, שכן היא אחראית ל 90% מהמקרים של אובדן ראייה חמור כתוצאה ממחלת ניוון רשתית מקולרי -AMD.
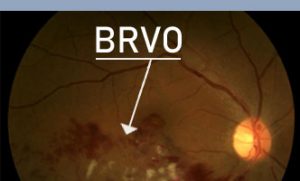
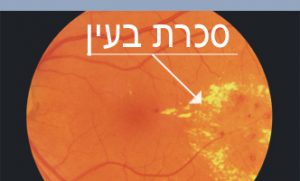
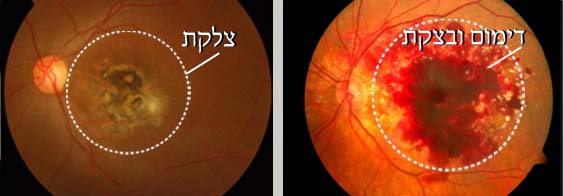
מסיבה שאינה ידועה, אצל חלק קטן מהאנשים שסובלים מניוון רשתית מקולרי יבש, מתרחשת בשלב מסוים צמיחה של כלי דם חדשים, בלתי תקינים, מתחת לרשתית. כלי דם אלה מופיעים בדרך כלל מתחת לאזור מרכז הראייה (מקולה) ועלולים לגרום לבצקת הנובעת מדלף של נוזל אל החלל הנמצא בין תאי הרשתית. לעתים כלי הדם מדממים (צילום 3 ) ובהמשך, אם לא מטפלים בהם, הם גורמים להצטלקות של אזור מרכז הראייה (צילום 4 ). הבצקת גורמת לעיוות הראייה, ואם בנוסף יש דימום, עד מהרה ירגיש החולה בירידה מהירה בחדות הראייה.
במהלך תהליך ההצטלקות, חלה בדרך כלל ירידה איטית וקשה של הראייה המרכזית.
 |
|
| צילום 3: ניוון רשתית מקולרי רטוב, דימום ובצקת במרכז הראיה | צילום 4: ניוון רשתית מקולרי רטוב, צלקת במרכז הראיה |
מה הגורמים למחלת ניוון הרשתית המקולרי?
הגיל המתקדם הוא גורם הסיכון העיקרי של AMD. ככל שגיל האוכלוסייה עולה, כך עולה שיעור האנשים הסובלים מהמחלה. בנוסף לגיל מחלת ניוון רשתית מקולרי נגרמת קרוב לוודאי, משילוב של גורמים תורשתיים והשפעות סביבתיות.
תורשה:
בשנים האחרונות מתרבות העדויות על קיומה של נטייה תורשתית (גנטית) לניוון רשתית מקולרי, ידועים כיום מספר גנים הקשורים בשכיחות יתר של הופעת המחלה. המחקר הרב שנעשה כיום בתחום זה, עתיד לתת לנו בעתיד, תשובות מדויקות יותר על ההקשר התורשתי של המחלה.
גורמים סביבתיים:
במקביל, נמצאו מספר גורמים סביבתיים הקשורים לשכיחות גבוהה של ניוון רשתית מקולרי. הבולטים מביניהם: עישון סיגריות, יתר לחץ דם לא מאוזן, וחוסר איזון בחומרים נוגדי חמצון בתזונה.
הקשר לעישון סיגריות הוכח גם לגבי הנוכחות של ניוון רשתית מקולרי בצורתו היבשה וגם בעיקר לניוון רשתית מקולרי בשלב הרטוב של המחלה. יתר לחץ דם לא מאוזן ומחלות של המערכת הקרדיווסקולרית (מחלות הלב ומערכת לחץ הדם) נמצאו בשכיחות גבוהה אצל החולים בניוון הרשתית המקולרי.
תזונה:
מחקרים רבים מצאו קשר בין תזונה ומחלת ניוון רשתית מקולרי AMD .
חלק מהמחקרים מצאו כי תזונה עשירה בנוגדי חימצון קשורה לשיעור נמוך של ניוון רשתית מקולרי (נוגדי חימצון הם חומרים הסותרים את תוצרי הלוואי ההרסניים הנוצרים במהלך חילוף החומרים הטבעי המתרחש בגופנו).
המחקר החשוב ביותר בתחום זה, מחקר ה – AREDS , העלה כי מתן של תוספי תזונה המכילים חומרים נוגדי חמצון ואבץ לחולים עם ניוון רשתית מקולרי יבש מפחיתים בכ-25% את שיעור ההתקדמות מהשלב היבש לשלב הרטוב .
מומלץ לחולי ניוון רשתית מקולרי יבש בדרגה בינונית או קשה להשתמש בתכשיר יומי המכיל ויטמין C , ויטמין E , אבץ, לוטאין וזאקסנטין.
לוטאין וזאקסנטין הם שני פיגמנטים הנמצאים באופן טבעי בריכוז גבוה באזור המקולה (מרכז הראיה), ותפקידם לספוג את החלק המזיק של קרני האור המגיעים למרכז הראיה.
תוצאות המחקר מעלות כי נטילת לוטאין וזאקסנטין משמעותית יותר באנשים הסובלים מניוון רשתית יבש וממעטים לאכול ירקות בתזונה הקבועה שלהם.
תלונות החולה – תסמינים – בניוון רשתית
ניוון רשתית הקשור לגיל בצורה היבשה:
חלק ניכר מהחולים הסובלים מהצורה היבשה אינם חשים כל הפרעה. אם הם לא יבדקו על ידי רופא עיניים, לא ניתן יהיה לדעת שהם סובלים מהמחלה. בשלב מתקדם יחסית של הצורה היבשה יחוש החולה ירידה, בדרך כלל קלה, בחדות הראייה. כפי שצוין לעיל, חולים הסובלים מהצורה של אטרופיה גאוגרפית במרכז הראייה חווים ירידה משמעותית ומתקדמת בחדות הראייה המרכזית.
ניוון רשתית הקשור לגיל בצורה הרטובה:
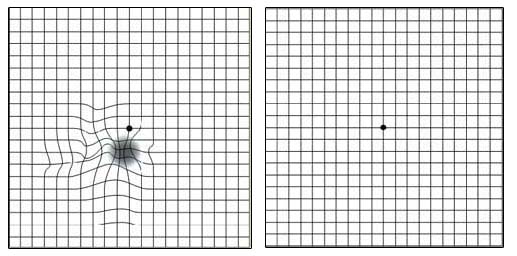
ההפרעה הראשונית שחשים חולים רבים היא עיוות של התמונה בעין הפגועה. החולים מתלוננים לעיתים קרובות שהקווים הישרים של המרצפות, הדלתות והחלונות נראים עקומים. הם חשים כי בעין הפגועה הפנים המוכרות נראות מעוותות. במידה שכלי הדם החדשים שצמחו מדממים, יכולה להתרחש ירידה חדה ומהירה בחדות הראייה.
בשלב המתקדם של הצורה הרטובה, אם ונוצרה צלקת במרכז הראייה, קיים עיוות משמעותי של הראייה, עם פגיעה קשה בראייה המרכזית. צילום 5 מדגים את הפגיעה האופיינית בראייה במצב מתקדם של מחלת ניוון הרשתית.
יחד עם זאת, חשוב תמיד לזכור ולהזכיר ללוקים במחלה, את העובדה כי מחלה אכזרית זו, אינה גורמת במרבית המקרים לעיוורון מלא. למרות הפגיעה בראייה המרכזית, בדרך כלל שדה הראייה של החולים נשאר תקין ומאפשר תפקוד עצמאי גם אם מוגבל. כאשר חולה הסובל מפגיעה בראייה המרכזית בשתי עיניו כתוצאה ממחלת ניוון הרשתית ייתקל במכשול – הוא לא ייפול, בשונה מחולה הסובל מעיוורון מלא.
אין להפריז בחשיבות הבדל זה ליכולת הקיום הבסיסית של חולה הלוקה במחלת ניוון הרשתית.
 ניוון רשתית מקולרי |
|
| צילום 5א – בן אדם בעל ראיה תקינה תקינה | צילום 5ב – אותה התמונה המצולמת בצילום 5א, כפי שנראת בעין הסובלת מפגיעה במרכז הראיה כתוצאה ממחלת ניוון הרשתית |
|
החל מגיל 50, ויש המחמירים ואומרים שגם מגיל 40 , כל אדם צריך להיבדק על ידי רופא עיניים על מנת לאפשר גילוי סימנים מוקדמים של המחלה, גם אם אין לו תלונות הקשורות לראייה. על הבדיקה לכלול הרחבת אישונים והערכה של קרקעית העין. לאחר הבדיקה הראשונית יש לחזור על הבדיקה בתדירות הנקבעת על פי מצב העין וגורמי הסיכון הקיימים. במידה שמתגלים סמנים של הצורה היבשה של המחלה, יש להצטייד בשריג על שם אמסלר ( Amsler grid ) . שימוש קבוע בשריג אמסלר מאפשר גילוי מוקדם של השלב הרטוב. על החולה לבדוק את עיניו באופן קבוע, אחת למספר ימים. הבדיקה מתבצעת על ידי התבוננות לסירוגין בכל אחת מהעיניים בעזרת משקפי הקריאה (במידה ויש) בנקודה המרכזית של השריג (צילום 6).
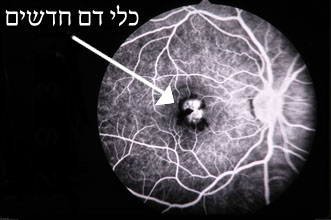
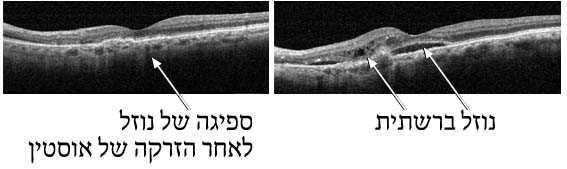
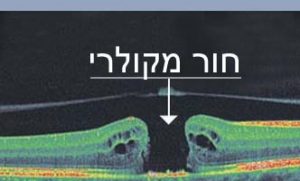
כיצד נעשה אבחון וגילוי ניוון הרשתית המקולרי?במידה ומופיע עיוות של הקווים, או חלה ירידה בראייה, יש להיבדק בהקדם על ידי רופא עיניים. בבדיקה ניתן לגלות סימנים של השלב הרטוב במידה שהם קיימים. במידה שיתגלו סימנים לקיום השלב הרטוב, בדרך כלל יפנה הרופא המטפל את החולה לבדיקות עזר נוספות הכוללות אנגיוגרפיה פלורסנטית ו OCT. אנגיוגרפיה פלורסנטית (Fluorescein angiography – FA ) היא בדיקה בה מוזרק חומר ניגודי פלואורסנטי לווריד הנבדק (בד”כ מזריקים את החומר לזרוע) המאפשר את צילום כלי הדם בעין. נעשים מספר צילומים במשך כ-10 דקות. הצילומים מיועדים להדגים את כלי הדם החדשים הצומחים בשלב הרטוב של המחלה (תמונה 7). OCT היא שיטת צילום חדשה יותר, המאפשרת הדגמה של רשתית העין באמצעות קרני אור וללא שימוש בחומר ניגוד (תמונה 8). בבדיקת OCT ניתן להדגים את הנוזלים והבצקת המצטברת מתחת ובתוך שכבות הרשתית, בצורה הרטובה. כיום משתמשים פחות בFA , ואם עושים את הבדיקה אז זה בעיקר בשלב האבחון הראשוני של המחלה. בהמשך, בשלב המעקב והטיפול, נעשה בדרך כלל שימוש רב יותר בבדיקת ה-OCT.
|
||||||||||
מהו הטיפול במחלת ניוון רשתית מקולרי?
הטיפול בניוון רשתית יבש:
אין כיום טיפול יעיל ומוכח הגורם להיעלמות ניוון רשתית מקולרי יבש. הטיפול בשלב זה, מכוון למנוע את ההתקדמות לניוון מקולרי בצורה הרטובה המסכנת את הראייה, ומתבסס על מספר אמצעים.
הפסקת עישון: מכיוון שעישון סיגריות קשור להופעת ניוון רשתית מקולרי בצורה הרטובה, קיימת המלצה חד משמעית להפסקת עישון לכל אדם הסובל מניוון רשתית מקולרי יבש.
איזון יתר לחץ דם: מכיוון שלחץ דם בלתי מאוזן נמצא בשיעור גבוה בקרב חולים עם ניוון מקולרי רטוב, מומלץ לאזן יתר לחץ דם אצל כל חולה הסובל מניוון רשתית מקולרי יבש.
תזונה: לאנשים עם גורמי סיכון לפתח את המחלה (למשל, היסטוריה משפחתית) או מי שסובלים מסימנים קלים של ניוון מקולרי יבש, מומלץ להעשיר את התזונה בחומרים נוגדי חמצון. חומרים אלו מצויים בירקות בצבעים שונים (ירוקים, אדומים, כתומים).
נטילת תוספי מזון עם נוגדי חימצון (ויטמינים) ואבץ:
מחקר ה AREDS-2 מצא כי שילוב של ויטמינים (נוגדי חימצון, לוטאין וזיאקסנטין) ואבץ מפחיתים את הסיכון להתקדמות של ניוון רשתית מקולרי יבש לניוון מקולרי רטוב בשיעור של 25-30%.
במידה ואובחן ניוון רשתית מקולרי יבש בדרגה המתאימה, מומלץ לקחת אחד מבין מספר תכשירים הקיימים בשוק המכילים שילוב של ויטמינים ואבץ.
בשוק גם קיימים תכשירי מולטי ויטמינים המחוזקים בריכוז המתאים לטיפול במחלת ניוון הרשתית . תכשירים אלו מתאימים למי שנוהג להשתמש בתוספת של מולטי ויטמינים באופן שיגרתי וללא קשר להפרעה בעיניים.
לוטאין וזאקסנטין הם שני פיגמנטים הנמצאים באופן טבעי בריכוז גבוה באיזור המקולה )מרכז הראיה), ותפקידם לספוג את החלק המזיק של קרני האור המגיעים למרכז הראיה.
תוצאות המחקר מעלות כי נטילת לוטאין וזאקסנטין משמעותית יותר באנשים הסובלים מניוון רשתית יבש וממעטים לאכול ירקות בתזונה הקבועה שלהם
.
לסיכום: לחולי ניוון רשתית יבש מומלץ להשתמש בתכשירים המכילים ויטמין C , ויטמין E , אבץ, לוטאין וזאקסנטין.
אומגה 3: מחקר ה AREDS-2 שהתפרסם בשנת 2013 הראה כי תוספת של אומגה 3 למזון אינה מפחיתה את שיעור המעבר מניוון רשתית מקולרי יבש, לניוון רטוב .
תוצאות המחקר הפתיעו את קהילת רופאי העיניים, מאחר ומחקרים קודמים הראו כי מתן אומגה 3 יכול למנוע התקדמות של ניוון רשתית מקולרי
מכיוון שמחקר ה AREDS-2 היה מחקר גדול עם מעקב ממושך על אלפי חולי ניוון רשתית ,מקובל כיום כי אין צורך בתוספת של אומגה 3 לחולים עם ניוון רשתית מקולרי .
הטיפול בניוון רשתית מקולרי בצורה הרטובה:
הטיפול בניוון רשתית מקולרי רטוב מתבסס על הזרקות לעין של תרופות הגורמות לנסיגת כלי דם הרסניים הצומחים במחלה.
הטיפול בזריקות לעין יעיל בשמירה על חדות הראייה בכתשעים אחוז מהמטופלים הסובלים מניוון רשתית רטוב ואף משפר את חדות הראייה באופן משמעותי בשליש מהמטופלים.
הטיפול בולם התפתחות של כלי הדם חדשים הצומחים בשלב הרטוב של ניוון רשתית מקולרי באמצעות חסימת החומר המכונה VEGF (Vascular endothelial growth factor) .
ה -VEGF הוא סמן ביולוגי – כלומר חומר המיוצר בגופנו, אשר בריכוזים גבוהים מעורר צמיחת כלי דם בלתי תקינים וגם קשור לחדירות יתר של כלי דם, כלומר לדלף של נוזלים ישירות מכלי הדם הגורם לבצקת. תופעה זאת מתרחשת בשלב הרטוב של ניוון רשתית מקולרי.
שלושת התרופות הנמצאות כיום בטיפול בניוון רשתית רטוב הן אווסטין, לוסנטיס ואיילאה.
למידע מפורט על הטיפול בזריקות בעיניים לחץ/י כאן
מהם החידושים בתחום הטיפול בניוון רשתית מקולרי AMD ?
ברחבי העולם וגם בארץ נעשים מחקרים רבים במטרה לשפר את הטיפול הקיים בניוון מקולרי.
המחקרים בתחום AMD רטוב מתמקדים במספר תחומים: מספר חברות מפתחות תרופות חדשות שפעולתן דומה לזריקות הקיימות, אך השפעתן ממושכת יותר וניתן להזריק אותן אחת ל2-4 חודשים. התרופה הבולטת ביותר שכבר נכנסה לשימוש ואף הגיעה לארץ לאחרונה היא – פאריצימאב ( שם מסחרי ווביסמו, Faricimab VABYSMO). לזריקת הפאריצימאב יעילות זהה לתרופות הקיימות, כאשר בכ80% מהמטופלים ניתן לטפל אחת ל-3 חודשים ובמחצית מהחולים אף ניתן להזריק במירווחים של אחת ל-4 חודשים !
טיפול חדשני נוסף אשר אושר לאחרונה לשימוש בארה״ב ועומד להגיע לארץ, זהו הסוסווימו. מדובר על התקן להשתלה בעין שניתן למלא אותו בחומר שממשיך להיות פעיל במשך חודשים רבים (SUSVIMO – Port Delivery System with Ranibizumab ), ומצריך מילוי חוזר כל חצי שנה. החומר בהתקן זהה לחומר של זריקת הלוסנטיס. טיפול זה יתאים למטופלים אשר מתקשים או אינם מעוניינים להגיע לזריקה כל חודש, ואשר הטיפול בזריקת הלוסנטיס הוכח אצלם כיעיל.
מחקרים חדשניים בשלבים מוקדמים יותר בודקים את היעילות של השתלת גנים שיגרמו בעין להפרשת חומרים שעוצרים את המחלה. מחקרים אלו מלהיבים את הדמיון אך כאמור מצויים בשלבי מחקר ראשוניים.
המחקרים בתחום AMD יבש מתמקדים בתרופות המוזרקות לעין ומיועדות לעצור את המשך ההרס של הרשתית, בטיפולי לייזר שאולי ימנעו בעתיד את המחלה, ובטיפולים לשיקום תפקוד הרשתית על ידי השתלת תאי גזע (stem cells) שיאפשרו את השבת התפקוד הראייתי. ישנם מחקרים רבים בתחום, חלקם עם תוצאות ראשוניות מעודדות.
במקביל למחקר בתחום הביולוגי, קיימת התקדמות משמעותית בתחום שיקום הראיה באמצעים טכנולוגיים (“עין ביונית״ / ״ראיה ביונית”) למטופלים שסובלים מליקוי ראיה חמור. כבר עתה, נמצא בשימוש שתל ( Argus II) אלקטרוני מלאכותי, שמאושר על ידי ה FDA ומאפשר מתן של יכולת ראיה (מוגבלת ביותר) לאנשים עיוורים. מספר התקנים דומים נמצאים כיום בשלבי פיתוח ברחבי העולם. קיים גם פתוח ישראלי Orcam שמאפשר זיהוי והקראה של הסביבה עבור מטופלים עיוורים או עם ליקוי ראיה חמור.
לסיכום: אנו חיים בתקופה מסעירה, כאשר עשרות מחקרים פורצי דרך מתבצעים ברחבי העולם ואף בארץ, ותוצאותיהם עתידים לשפר בעתיד את הטיפול הן ב-AMD יבש והן ב-AMD רטוב.
לקביעת תור לבדיקה על ידי ד”ר האוזר